
แม้ว่าการแพร่ระบาดโควิด-19 ระลอกใหม่ ในประเทศไทย เริ่มจะเบาบางที่เป็นสัญญาณแนวโน้มคลี่คลายดีขึ้นเรื่อยๆ “ตัวเลขผู้ติดเชื้อรายใหม่” ลดน้อยลงตามลำดับคงเหลือหลักร้อยกว่าคนเท่านั้น
ทำให้ “ศบค.” พิจารณาผ่อนคลายการบังคับใช้มาตรการป้องกันและยับยั้งการแพร่ระบาดโควิด-19 ปรับลดเขตพื้นที่ควบคุมสีแดง เหลือ 1 จังหวัด จาก 5 จังหวัด พื้นที่ควบคุมสีส้ม 8 จังหวัด จาก 20 จังหวัด พื้นที่สีเหลือง 14 จังหวัด จาก 17 จังหวัด พื้นที่สีเขียว 54 จังหวัด จาก 35 จังหวัด
แต่ใช่ว่า “ประเทศไทย” จะผ่านพ้น “วิกฤติโควิด-19” เสียทีเดียว ที่ยังมีรายงานผู้ติดเชื้อออกมารายวัน อีกทั้ง “ประเทศเพื่อนบ้านมีการระบาด” ทั้งเมียนมา บังกลาเทศ มาเลเซีย ที่มีพรมแดนติดกันข้ามประเทศง่ายเสมอ
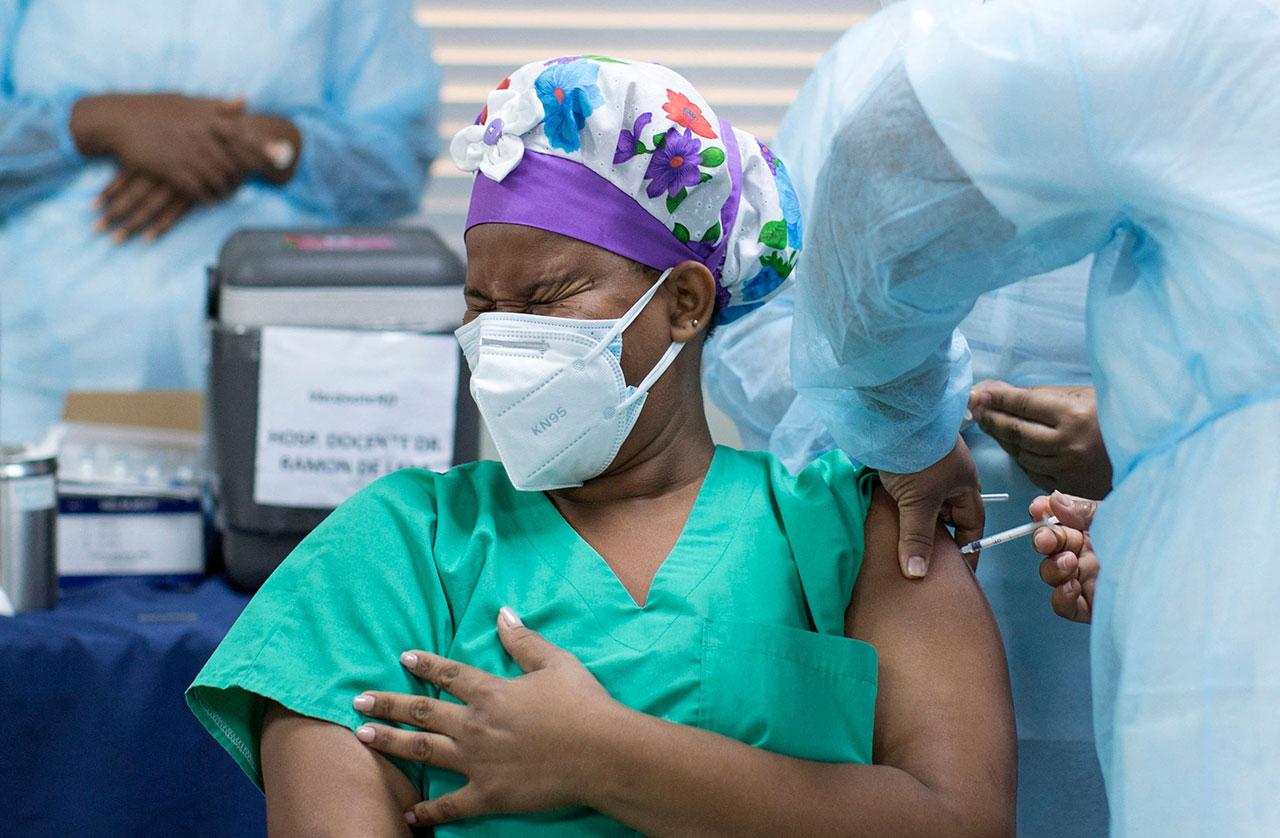
เรื่องวิกฤติครั้งนี้จะผ่านพ้นไปได้ก็ต่อเมื่อมี “ยารักษาดี หรือวัคซีนที่มีประสิทธิภาพ” ที่เริ่มฉีดในหลายประเทศแล้ว และบริษัทผู้ผลิตทยอยแจกจ่ายไปยังประเทศต่างๆ ส่วน “ประเทศไทย” ได้รับลอตพิเศษจากจีน 2 แสนโดส วันที่ 24 ก.พ.2564 ที่เป็นการอนุมัติให้ใช้วัคซีนในภาวะฉุกเฉินเช่นเดียวกับหลายประเทศทั่วโลก
ซ้ำร้าย…WHO ก็มีรายงาน “เชื้อโควิด-19 กลายพันธุ์” แพร่ระบาดง่ายรวดเร็วมากยิ่งขึ้นกว่าเดิม 3 ชนิด คือ ชนิดแรก…“เชื้อกลายพันธุ์ในอังกฤษ” กระจายไป 94 ประเทศทั่วโลก ชนิดที่สอง…“เชื้อกลายพันธุ์ในแอฟริกาใต้” ตรวจพบใน 46 ประเทศ ชนิดที่สาม…“เชื้อกลายพันธุ์ในบราซิล” ก็พบใน 21 ประเทศทั่วโลก
กลายเป็นความกังวลส่อเค้าว่า “วัคซีน” ใช้กันอยู่จะไม่มีประสิทธิภาพ โดยเฉพาะสายพันธุ์ใหม่ในแอฟริกาใต้ ที่กำลังส่งผลต่อการรับมือการระบาดนี้ ศ.นพ.มานพ พิทักษ์ภากร หน.ศูนย์วิจัยเป็นเลิศด้านการแพทย์แม่นยำ ศูนย์จีโนมิกส์ศิริราช คณะแพทยศาสตร์ ศิริราชพยาบาล ให้ข้อมูลว่า

ตอนนี้การแพร่ระบาดโควิด-19 ในประเทศไทย มีแนวโน้มคลี่คลายดีขึ้น “จนท.สาธารณสุข” สามารถควบคุมให้อยู่ในพื้นที่จำกัดได้ ทำให้ “จุดใหญ่ในการระบาด” คงมีอยู่ที่ จ.สมุทรสาคร แต่ก็มีหลุดรอดออกไปได้บ้างประปราย เมื่อตรวจพบเชื้อก็มีปฏิบัติการตีกรอบล้อมป้องกันการแพร่ระบาดทันท่วงทีอย่างมีประสิทธิภาพ
เช่น…“คลัสเตอร์ จุฬาฯ” จุดเริ่มต้นระบาดค่อนข้างซับซ้อน เพราะมีบุคลากรปฏิบัติงานหลายส่วน เหตุนี้จึงมี “กลุ่มผู้สัมผัสเสี่ยงสูง 500-600 คน” ทำให้ต้องประกาศปิดพื้นที่ทำการชั่วคราว 2 สัปดาห์ เพื่อไม่ให้เกิดการรวมกลุ่มสัมผัสใกล้ชิด และเบื้องต้นก็สามารถควบคุมจำกัดการกระจายได้แล้ว…
ย้ำประเด็น…“เชื้อการกลายพันธุ์โควิด-19” มีอยู่ 3 ชนิด คือ “กลายพันธุ์ใหม่อังกฤษ” คุณลักษณะพิเศษสามารถ “ติดเชื้อกระจายง่าย” ที่เกิดการเปลี่ยนแปลงตำแหน่งโปรตีนหนามส่วนไวรัสสัมผัสพื้นผิวเซลล์ร่างกายให้เกาะดีขึ้น ทำให้กระจายออกไปเป็นวงกว้างอย่างรวดเร็ว มีทั้งในประเทศยุโรปและสหรัฐอเมริกา
แม้ว่า “สายพันธุ์ใหม่อังกฤษ” ติดเชื้อง่ายกระจายเร็ว แต่ว่า “วัคซีนที่มีอยู่ตอนนี้” ยังยับยั้งป้องกันอย่างมีประสิทธิภาพได้ อีกทั้ง “ผู้ป่วยหายแล้วมีภูมิคุ้มกัน” สามารถป้องกันการติดเชื้อนี้ได้ดีด้วยเช่นกัน
ปัญหามีอยู่ว่า…“เชื้อกลายพันธุ์ใหม่แอฟริกา และเชื้อกลายพันธุ์ใหม่ในบราซิล” ที่มีคุณลักษณะใกล้เคียงกับ “เชื้อกลายพันธุ์ใหม่อังกฤษ” ในเรื่อง “ติดต่อได้ง่าย” แต่สิ่งแตกต่างสำคัญ “ผู้มีภูมิคุ้มกันจากการติดเชื้อครั้งแรกและการฉีดวัคซีนที่มีอยู่” ไม่สามารถป้องกันการติดเชื้อกลายพันธุ์นี้ได้เลยด้วยซ้ำ
เพราะ “สายพันธุ์ใหม่แอฟริกา และสายพันธุ์ใหม่บราซิล” สามารถหลบหลีกภูมิคุ้มกันจากการติดเชื้อสายพันธุ์เดิมได้ดี ด้วยเหตุมีการเปลี่ยนเชิงพันธุกรรมโปรตีนหนาม หรือสไปค์โปรตีนโควิด-19 ทำหน้าที่ “เกาะจับเซลล์ร่างกายมนุษย์ติดเชื้อ” มีลักษณะกลายพันธุ์เปลี่ยนแปลงเชิง “รูปร่าง” ออกไปจากเดิมค่อนข้างมาก
ทำให้ “ภูมิคุ้มกันและวัคซีน” ไม่สามารถจับเกาะโปรตีนหนามได้ ดังนั้น ในปี 2563 “ประเทศบราซิล” เคยมีผู้ติดเชื้อหายดี และมีภูมิคุ้มกันกว้างขวางมากมาย แต่กลับติดเชื้อโควิด-19 ระบาดซ้ำใหม่อีก
เมื่อตรวจสอบสาเหตุพบว่า “เชื้อเกิดกลายพันธุ์” ดังนั้น “นักวิจัยเกี่ยวกับวัคซีน” ได้นำวัคซีนบางชนิดมาฉีดทดลองเฟส 3 ในกลุ่มตัวอย่างบราซิล และแอฟริกา ปรากฏว่าประสิทธิภาพป้องกันน้อยกว่าในกลุ่มตัวอย่างอังกฤษ และสหรัฐอเมริกา สาเหตุเพราะ “วัคซีนถูกผลิตอ้างอิงเชื้อโควิด-19 สายพันธุ์ปี 2563” ก่อนการกลายพันธุ์นี้
ดังนั้น การนำมาใช้ “เชื้อกลายพันธุ์ใหม่” ย่อมทำให้ประสิทธิภาพลดลง ทำให้มีรายงานว่า “ประเทศแอฟริกา” ประกาศเลิกฉีดวัคซีนแอสตราเซเนกา แต่ไม่ใช่ว่า “วัคซีนผลิตก่อนหน้านี้ไม่ดี หรือไม่มีประสิทธิภาพเลย” ที่ต้องปรับปรุงประสิทธิภาพใหม่ เชื่อว่า “บริษัทผลิตวัคซีน” ก็กำลังทำกันแล้ว เพื่อปรับวัคซีนใหม่รองรับสายพันธุ์กลายพันธุ์นี้

ข้อมูลชัดๆ “วัคซีนโนวาแวค และจอห์นสันแอนด์จอห์นสัน” ยังมีประสิทธิภาพในการป้องกันโควิด-19 สายพันธุ์แอฟริกาได้แน่นอน เพราะวัคซีน 2 ชนิดนี้มีการผลิตทดลองเฟส 3 ออกมาล่าช้าราวต้นปี 2564 ทำให้มีการเก็บตัวอย่าง “เชื้อกลายพันธุ์ใหม่” นำไปทำการทดลองปรับปรุงวัคซีนให้มีประสิทธิภาพตามมา
เช่นกรณี “วัคซีนโนวาแวค” นำมาฉีดให้ “ตัวอย่างในสหรัฐฯ” มีประสิทธิภาพป้องกัน 90% เมื่อฉีดให้ “ตัวอย่างบราซิลและแอฟริกา” กลับมีประสิทธิภาพลดลงเหลือ 60% เท่านั้น
โชคดีการกลายพันธุ์นี้ไม่พบว่า “กระตุ้นผู้ติดเชื้อเจ็บปวดรุนแรงขึ้น” แต่กลับมีแนวโน้มป่วยต่ำลงยกเว้น “ผู้สูงอายุ ผู้มีโรคประจำตัว” คงเสี่ยงเจ็บป่วยหนักอยู่ ส่วนการ “ตรวจเชื้อ PCR” คงมีประสิทธิภาพดีดังเดิม
ย้อนกลับมา…“การระบาดระลอกใหม่ในไทย” คงเป็น “สายพันธุ์จีเอช” ที่มีการระบาดทั่วโลกอยู่แล้ว ดังนั้น “คนไทย” ไม่ควรกังวลเกินเหตุ เพราะ “สายพันธุ์แอฟริกาและบราซิล” เกิดขึ้นในพื้นที่ไม่มีการเดิน ระหว่างประเทศมากนัก ส่วน “คนไทยติดสายพันธุ์แอฟริกา” ก็เดินทางมาจากประเทศแอฟริกาโดยตรง
และตรวจพบใน “สเตทควอรันทีน” ทำให้ควบคุมได้ทัน สิ่งต้องกังวล คือ ระบบเฝ้าระวังของประเทศไทย มีประสิทธิภาพมากเพียงใด เพราะการเฝ้าระวังป้องกันนี้ไม่ใช่ “หาเฉพาะผลบวกหรือผลลบ” เท่านั้น แต่ต้องมีระบบหาการติดเชื้อโควิด-19 ควบคู่กับการถอดรหัสพันธุกรรมหาเชื้อกลายพันธุ์ใหม่ด้วยซ้ำ

เพื่อให้ทราบว่า “มีคนติดเชื้อสายพันธุ์ใดบ้าง” นำสู่ “การสืบสวนโรค” เฝ้าระวังป้องกันให้มีประสิทธิภาพกว่าที่เป็นอยู่ เช่น “กลุ่มติดเชื้อใน จ.สมุทรสาคร ที่มีการนำเชื้อตัวอย่างไปถอดพันธุกรรม” จนรู้ว่า “ต้นกำเนิดมาจากอินเดียผ่านเข้าเมียนมา” ทำให้สามารถเฝ้าระวังป้องกัน ด้วยการสกัดกั้นได้ครบวงจรทันท่วงที
อีกทั้ง “การถอดพันธุกรรม” ยังสามารถติดตาม “ระดับกลายพันธุ์” ในการรักษาได้ดีขึ้น เมื่อไม่มีการถอดรหัสพันธุกรรมแล้วจะมั่นใจได้อย่างไรว่า “ประเทศไทย” ไม่มีเชื้อกลายพันธุ์ใหม่เกิดขึ้นในขณะนี้
ต้องเข้าใจว่า “โควิด-19” มักมีกลายพันธุ์ไปเรื่อยๆอยู่ตลอดเวลา โดยเฉพาะการระบาดกระจายไปทั่วโลกเช่นนี้ย่อมทำให้เชื้อสามารถกลายพันธุ์ใหม่เป็นปกติได้ ที่เกิดจากความผิดพลาดทางธรรมชาติควบคู่กับวิวัฒนาการพัฒนา “ตัวเชื้อไวรัส” ด้วยการระบาดให้เป็นวงกว้างจำนวนมาก กลายเป็น “สำเนาเชื้อ” เพิ่มขึ้นมากมาย
สำเนาเชื้อนี้มีโอกาสกลายพันธุ์สูงเสมอ ถ้ายิ่งสร้างภูมิคุ้มกันได้เร็วก็หยุดกลายพันธุ์ได้ดีเท่านั้น แต่การกลายพันธุ์เกิดขึ้นในบางตำแหน่งเชื้อไวรัส สามารถออกแบบวัคซีนรับกับสิ่งกลายพันธุ์ใหม่ได้ ส่วน “วัคซีนจีน” เข้ามา “ในไทย” ยังไม่เห็นผลสรุปเฟส 3 ทำให้คนมีความแคลงใจเกี่ยวกับประสิทธิภาพ และข้อมูลผลการศึกษาอยู่เช่นเดิม
สุดท้ายเชื่อว่า “การระบาดในไทย” หน่วยงานสาธารณสุขสามารถยับยั้งเอาอยู่ แต่สิ่งน่าเป็นห่วง คือ ปัญหาสุขภาพผลกระทบทางอ้อมอื่นมากมาย เช่น โรคซึมเศร้า การฆ่าตัวตาย เพิ่มสูงขึ้น ทั้งยังมีปัญหาผลกระทบโควิด-19 ระบาดนี้ต้อง “ปิดโรงพยาบาลหลายแห่งชั่วคราว” ทำให้ผู้ป่วยเข้ารับบริการไม่ได้
โดยเฉพาะ “คนไข้ผ่าตัด” ถูกเลื่อนออกไป แต่ขณะที่ “โรคเป็นอยู่” กลับไม่หยุดนิ่งคงลุกลามเรื่อยๆ เช่น ล่าสุด “คนไข้มะเร็งก้อนเนื้อ” ถูกเลื่อนผ่าตัดไป 2 เดือน ทำให้เชื้อมะเร็งลุกลามเข้าต่อมน้ำเหลืองตามมา
ย้ำว่า…“โควิด-19 กลายพันธุ์ใหม่” ยังไกลตัวคนไทย ถ้ายังมีการควบคุมแพร่กระจายเชื้อที่ดีด้วย “วัคซีน” ที่เป็นความหวังของคนไทย และชาวโลก นำพาเราผ่านวิกฤติอันเลวร้ายครั้งนี้ไปด้วยกัน…








